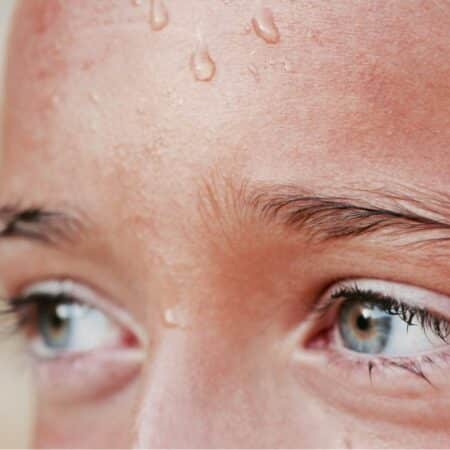
¿Por qué sudamos tanto en verano?
El verano ha llegado a España, y con él, las temperaturas extremas. El calor es un tópico cada vez más presente en la población global.
El envejecimiento de la población está cerca de convertirse en una de las transformaciones sociales más significativas del siglo. Los vertiginosos avances médicos y el aumento de la calidad de vida hacen que los seres humanos cada vez disfrutemos de más años y longevidad, pero esto acarrea también innumerables desafíos médicos y culturales. Algunas enfermedades y síndromes antes casi desconocidos, como la demencia frontotemporal y otros tipos de demencia, cada vez reverberan más en los medios tradicionales por su aumento de casos.
Según el portal profesional Alzheimer´s Disease International, cada 3 segundos un habitante del planeta es diagnosticado con alguna forma de demencia. Esto se traduce en más de 55 millones de personas con demencia en el mundo y se espera que la cifra solo vaya al alza, casi duplicándose cada 20 años. Aunque la enfermedad de Alzheimer sea la representante más conocida de este grupo, otros muchos síndromes y trastornos cursan con pérdida de memoria, falta de autonomía y daño cerebral.
Aunque la mayoría de las formas de demencia sean incurables, en general se puede evitar su progresión y aliviar los síntomas con las terapias y medicamentos adecuados. En las siguientes líneas, te lo contamos todo sobre la demencia frontotemporal.
El término demencia hace referencia a un grupo de enfermedades, generalmente crónicas y progresivas, que resultan en deterioros cognitivos en una o más funciones cerebrales, como la memoria, el lenguaje, el comportamiento, el juicio o el pensamiento. Hay más de 100 tipos de demencia, pero algunas de las más conocidas y diagnosticadas son las siguientes: la enfermedad de Alzheimer, la demencia vascular, la demencia frontotemporal y la demencia con Cuerpos de Lewy.
La demencia frontotemporal, que aquí nos atañe, es un espectro de signos clínicos caracterizados por una degeneración neuronal que se extiende a los lóbulos frontal y temporal del cerebro humano. Esta condición afecta de forma principal a las áreas cerebrales responsables del comportamiento, la personalidad, el aprendizaje de lenguas, la motivación, la función ejecutiva y el pensamiento abstracto. Por esta razón, los cambios conductuales y la dificultad a la hora de comunicarse son algunas de sus marcas principales.
Según estudios, la incidencia y cifras epidemiológicas de la demencia frontotemporal varían mucho según los grupos poblacionales analizados. Lo ejemplificamos en la siguiente lista:
En este punto, cabe destacar que hay varios tipos de demencia frontotemporal: demencia semántica, demencia frontotemporal variante conductual, afasia no fluida progresiva y demencia frontotemporal asociada con esclerosis lateral amiotrófica son los principales. Estos difieren a nivel etiológico y sintomático, así que los trataremos por separado en algunos apartados.
Los síntomas de la demencia frontotemporal pueden variar según la tipología exacta de la enfermedad. Destacamos los siguientes:
Más allá de las características clínicas de cada variante exacta, también cabe destacar que algunas formas de demencia frontotemporal cursan con problemas físicos, como movimientos lentos y/o rígidos, pérdida de control en la evacuación, debilidad muscular, problemas para tragar y más. En última instancia hay que tener en cuenta los múltiples posibles cambios emocionales, como inestabilidad anímica, disminución de interés por las actividades cotidianas, falta de empatía y mucho más.
La enfermedad de Alzheimer es la causante de demencia más conocida por la población general, pero como puedes comprobar en estas líneas no es la única. Las diferencias claves entre ambos cuadros clínicos se resumen en la siguiente lista, tal y como muestra la Alzheimer´s association:
Las causas de la demencia frontotemporal son inciertas. De todas formas, se cree que la carga genética y las mutaciones heredadas juegan un papel muy importante en su desarrollo, pues aproximadamente el 40 % de los casos tienen un origen familiar. Las mutaciones en los genes MAPT (cromosoma 17), GRN, CYLD, OPTN, SQSTM1 y más se han vinculado a distintas variantes de la condición. No hay más factores de riesgo conocidos para la enfermedad más allá de la genética o padecer un trastorno similar.
El diagnóstico de la demencia frontotemporal es un auténtico desafío médico. Para llegar a él, es necesario tener en cuenta hallazgos fisiológicos en pruebas de diagnóstico por imagen, el historial clínico del paciente, la descripción de los síntomas de los cuidadores y mucho más. Resumimos algunos de los análisis más relevantes en el siguiente listado:
De todas formas, tal y como indican fuentes profesionales, la única forma de diagnosticar esta enfermedad con toda certeza es la realización de una biopsia cerebral. De todas formas, esto casi nunca se recomienda.
La demencia frontotemporal no tiene cura. De todas formas, los altibajos del estado anímico y otros síntomas derivados se pueden manejar con una aproximación holística, integrando el tratamiento farmacológico y el no farmacológico. Aun así, cabe destacar que esta condición suele instaurarse a una edad relativamente temprana (media de 58 años) y que progresa a un ritmo rápido y sostenido. Se estima que una persona recién diagnosticada puede vivir de 2 a 20 años más, pero terminará requiriendo una asistencia total las 24 horas del día.
A nivel farmacológico, se puede plantear el consumo de antidepresivos para abordar la ansiedad, las conductas impulsivas y otros efectos derivados de los cambios drásticos de ánimo. Los antagonistas de los receptores de dopamina, como la clorpromacina o la flufenazina, pueden mejorar la motivación y limitar la apatía. Muchos otros medicamentos están en desarrollo para tratar los síntomas de la condición y los resultados preliminares son prometedores, pero aún no están aprobados para el uso público.
Los problemas del lenguaje y la comunicación se pueden tratar de abordar con la terapia ocupacional, cuya finalidad principal es incrementar la independencia funcional, aumentar el desarrollo y prevenir la incapacidad. En última instancia es necesaria la participación de un cuidador permanente y se requiere tener también en cuenta su figura a la hora de abordar el tratamiento fuera del terreno farmacológico.

La demencia frontotemporal es una condición que no se puede prevenir ni tratar. De todas formas, es posible mejorar la calidad de vida del paciente durante sus últimos años de vida y conseguir que forme una parte activa de la sociedad, al menos hasta que él pueda o lo desee. Como último apunte, recordamos que padecer una incapacidad psiquiátrica nunca justifica el aislamiento o el “dar por perdido” a alguien. La dignidad personal y el derecho a un abordaje médico completo hasta el último momento son derechos fundamentales.



Redactor de contenidos y divulgador científico en grupo VIVO.
Redactor científico con más de 3 años de experiencia en divulgación en diversos portales web. Graduado en biología, con máster en zoología y especializado en biología sanitaria.
Otros artículos relacionados

El verano ha llegado a España, y con él, las temperaturas extremas. El calor es un tópico cada vez más presente en la población global.

La albúmina es la principal proteína de la sangre, y una de las más abundantes en el ser humano. Esta proteína es sintetizada por unas

Aunque no lo parezca a simple vista, el cuerpo humano es tanto un sistema abierto como un ecosistema excelente para el crecimiento y desarrollo de


Sobre nosotros
Suscríbete a nuestra newsletter y recibe nuestras ofertas y promociones.
© VivoLabs 2021 | Aviso legal | Política de privacidad | Política de cookies | Política de calidad y medioambiente | Términos y condiciones | Canal de denuncias
What are you looking for?

Datos de contacto